Dr. JOSÉ RICARDO DINIZ
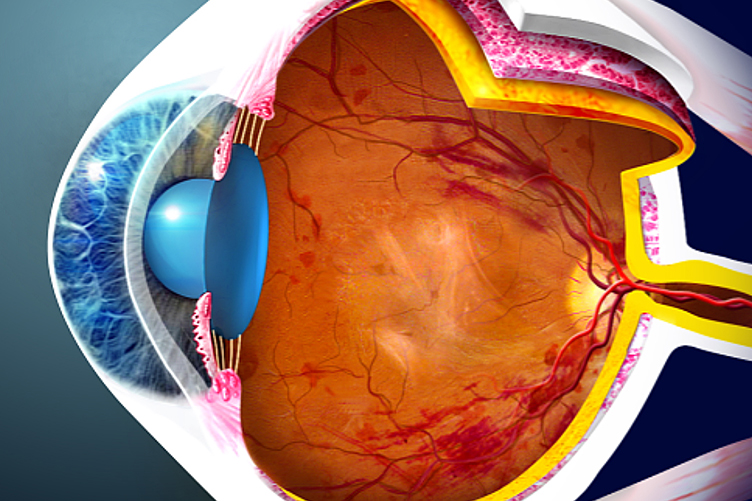
A retinopatia diabética (RD) é a doença secundária a diabetes mellitus que atinge a retina do olho, fina camada de células nervosas que recebe a luz, processa as imagens e leva essas informações ao cérebro. Isto ocorre pelo efeito danoso crônico do excesso de açúcar no sangue, o que deixa os vasos da retina mais permeáveis, acumulando líquido e sangue na retina central – edema macular, além da formação de vasos anômalos, os neovasos, que são mais propensos a provocar sangramentos internos e até descolamento de retina.
É a principal causa de cegueira em pessoas ativas nos países desenvolvidos. Estima-se que o Brasil tenha hoje em torno de 16 milhões de pessoas com diabetes. Destes, 90% dos pacientes tipo 1 (jovens e insulinodependentes) e 60% dos pacientes tipo 2 (adultos não insulinodependentes na sua maioria) devem desenvolver retinopatia diabética ao longo da vida, que prejudicará sua visão e, se não for tratada, pode causar a cegueira.
O diagnóstico é feito pelo médico oftalmologista através do exame de fundo do olho sob dilatação pupilar, onde se observam as alterações típicas da retinopatia. Outros exames complementares também são utilizados para diagnóstico e escolha do melhor tratamento: retinografia colorida, angiografia fluoresceínica, OCT (Tomografia de Coerência Óptica). O diagnóstico precoce é fundamental, pois aumenta a possibilidade de controle da doença, antes que ela provoque sequela visual.
O tratamento da RD era até alguns anos atrás, baseado quase que exclusivamente na fotocoagulação a laser – onde são feitos disparos de laser térmico que geram cicatrizes na retina que atacam a retina doente com o intuito de preservar a retina central sadia. Até que houve uma verdadeira revolução no tratamento com o advento dos antiangiogênicos, substâncias capazes de inibir a formação dos neovasos e também provocar a absorção do edema retiniano. Passou-se então a não só estabilizar a doença conseguida pelo laser, mas também a melhorar a visão dos doentes em muitos casos.
Os antiangiogênicos são administrados pelo médico retinólogo através de aplicações intravítreas mensais, procedimento feito no bloco cirúrgico, com todos os cuidados necessários, sob anestesia local. Visitas periódicas são feitas para controle da resposta ao tratamento e também programação terapêutica. O número total de aplicações varia de paciente para paciente, podendo ter um mínimo de três aplicações e até extremos com aplicações mensais durante alguns anos.
Outra opção terapêutica recentemente desenvolvida foram os corticosteroides de liberação prolongada. Estes também atuam na absorção do edema macular e são administrados por aplicação intravítrea. Possuem, porém, uma vantagem em relação aos antiangiogênicos, porque passam mais tempo dentro do olho pelo mecanismo de liberação lenta da medicação, o que permite um menor número de aplicações ao longo do tempo.
O tratamento cirúrgico é utilizado para os casos mais graves de retinopatia diabética proliferativa. Atualmente utilizamos cirurgia de menor calibre dos instrumentos, com abordagens mais precisas, com menores riscos e que muitas vezes não requerem ponto.
Como mensagem final, é importante sempre enfatizar ao paciente a necessidade de rígido controle de suas taxas: glicose, triglicerídeos e colesterol. Todo investimento e esforço no tratamento podem ser perdidos se não houver um rígido controle metabólico. Ambos os tratamentos, o geral da diabetes e o da RD, têm que caminhar juntos para um resultado visual mais efetivo.
Fonte: http://rsaude.com.br/joao-pessoa/materia/avancos-na-retinopatia-diabetica/12688

